Dermatite seborreica
| Dermatite seborreica | |
|---|---|
| Inflamações em redor do nariz e boca causadas por dermatite seborreica | |
| Sinónimos | Seborreia, sebopsoríase, eczema seborreico, pitiríase capitis[1] |
| Especialidade | Dermatologia |
| Sintomas | Comichão e pele escamosa, oleosa, vermelha e inflamada[2] |
| Duração | Crónica[2] |
| Causas | Fatores genéticos e ambientais[2] |
| Fatores de risco | Stresse, inverno, imunodeficiência, doença de Parkinson, epilepsia, síndrome de Down[2] |
| Método de diagnóstico | Baseado nos sintomas[2] |
| Condições semelhantes | Psoríase, dermatite atópica, tinea capitis, rosácea, lúpus eritematoso sistémico[2] |
| Medicação | Antimicóticos, anti-inflamatórios, alcatrão de hulha, fototerapia[2] |
| Frequência | ~2% (adultos), ~40% (bebés)[2] |
| Classificação e recursos externos | |
| CID-10 | L21.l |
| CID-9 | 690 |
| CID-11 | 1771541907 |
| DiseasesDB | 11911 |
| MedlinePlus | 000963 |
| eMedicine | 00000 |
| MeSH | D012628 |
Dermatite seborreica é uma doença da pele crónica.[2] Os sintomas mais comuns são comichão e pele vermelha, escamosa, oleosa e inflamada.[2] São geralmente afetadas as áreas da pele ricas em glândulas sebáceas, principalmente o couro cabeludo, face e peito.[2] A condição pode causar problemas de socialização e baixa auto-estima.[2] Em bebés, quando a principal parte afetada é o couro cabeludo, a condição denomina-se crosta láctea.[2] A caspa é uma forma menos grave da condição, sem inflamação da pele associada.[2]
Embora as causas sejam ainda pouco claras, acredita-se que envolvam uma série de fatores genéticos e ambientais.[2] Entre os fatores de risco estão a imunodeficiência, doença de Parkinson, epilepsia e síndrome de Down.[2] A condição pode agravar-se em função do stresse psicológico ou durante o inverno.[2] Não é causada por má higiene.[3] O diagnóstico é geralmente feito com base nos sintomas.[2]
O tratamento geralmente consiste na administração de antimicóticos e anti-inflamatórios.[2] Especificamente, o Cetoconazol e o ciclopirox são eficazes.[4] Não é claro se outros antimicóticos, como o miconazol, são igualmente eficazes, dado que não têm sido suficientemente estudados.[4] Entre outras opções de tratamento estão o alcatrão de hulha e a fototerapia.[2]
A condição é mais comum entre pessoas com idade por volta dos 50 anos, durante a puberdade e em bebés com menos de 3 meses.[2] A condição afeta cerca de 2% dos adultos[2] e é mais comum entre homens do que entre mulheres.[2] Até 40% dos bebés são afetados por algum grau da condição.[2]
Sinais e sintomas[editar | editar código-fonte]

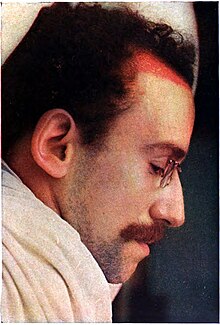


A dermatite seborreica geralmente aparece como pele seca, branca e escamosa. Os flocos podem ser finos, soltos e difusos ou grossos e aderentes.[6][7] Além disso, flocos podem ter aparência amarelada e oleosa ou gordurosa.[7][8] Além da pele escamosa, a dermatite seborreica pode apresentar áreas de pele vermelha, inflamada e com coceira que coincidem com a área de descamação da pele, mas nem todos os indivíduos apresentam esse sintoma.[7]
A dermatite seborreica do couro cabeludo pode aparecer de forma semelhante à caspa.[6] Quando o couro cabeludo é afetado, pode haver queda de cabelo temporária associada.[6] Essa queda de cabelo varia em aparência desde desbaste difuso até áreas irregulares de queda de cabelo.[6] Numa supervisão mais detalhada, os locais onde o cabelo fica mais ralo podem ter tocos de cabelo quebrados e pústulas ao redor dos folículos capilares.[9] Indivíduos com tons de pele mais pigmentados podem apresentar aumento ou diminuição da pigmentação da pele nas áreas afetadas.[8]
Vários locais podem ser afetados pela dermatite seborreica. As áreas comumente afetadas incluem rosto, orelhas, couro cabeludo e todo o corpo. É menos comum em áreas intertriginosas, que são áreas onde a pele se dobra e entra em contato consigo mesma, como virilha ou axilas.[6]
Os sintomas da dermatite seborreica são geralmente leves e aparecem gradualmente, mas geralmente são persistentes, durando de semanas a anos.[7][6][10] Indivíduos com dermatite seborreica estão sujeitos a episódios recorrentes e pode ser uma doença para toda a vida.[7] A dermatite seborreica também pode ocorrer rápida e gravemente em pacientes com Vírus da Imunodeficiência Humana (HIV). Na verdade, esta é por vezes a primeira indicação de VIH.[8]
Classificação[editar | editar código-fonte]
No couro cabeludo, é mais popularmente conhecida como caspa. Outros tipos frequentes são o nasolabial (nariz e lábio superior) e a torácica. Possui uma variedade neonatal, também conhecida como crosta láctea, comum antes dos 3 anos, leve e inofensiva.[11] Pode ser classificada como:
- Leve, quando dura menos de duas semanas e tem poucas placas de poucos centímetros;
- Moderada, quando dura duas a seis semanas e forma muitas placas pequenas;
- Severa, quando envolve inflamações, sangramento, perda de cabelo, formação de crostas e dura mais de um mês. Geralmente casos severos estão associados a deficiência imunológica.[12]
Causas[editar | editar código-fonte]
Diversos fatores estão associados à dermatite seborreica, dentre eles:[13][14]
- Genética;
- Fungos do gênero Malassezia;[15][16]
- Níveis elevados de andrógenos como a testosterona;[17]
- Imunidade debilitada;
- Hipervitaminose A;
- Hipovitaminose de vitamina B2, B6 ou B7;
- Deficiência de zinco;
- Outras doenças de pele (como psoríase e rosácea).
- Agravantes[14]
Fatores de risco que desencadeiam e agravam a seborreia incluem[18]:
- Sono insatisfatório e Fadiga;
- Estresse excessivo;
- Obesidade;
- Alcoolismo;
- Mudanças climáticas bruscas;
- Clima frio e seco;
- Lavar o local com frequência;
- Doenças neurológicas (como mal de Parkinson e epilepsia).
São mais comuns em crianças pequenas e entre os 30 e 60 anos, especialmente em pessoas com pele oleosa.
Tratamento[editar | editar código-fonte]
O tratamento recomendado é o uso do cetoconazol, de queratolíticos e anti-inflamatórios corticosteroides, na forma de loções, cremes ou xampus anticaspa. Xampus com piritionato de zinco, sulfeto de selênio ou alcatrão de hulha podem ajudar no tratamento, bem como loções contendo ácidos alfa-hidróxidos (AHA).[19]
Radiação ultravioleta B, tanto natural quanto artificial, geralmente diminui a severidade da seborreia.[20]
Epidemiologia[editar | editar código-fonte]
É mais comum entre recém-nascidos e entre os 30 e 60 anos. Atingindo cerca de 10% das crianças, sendo um pouco mais comum em meninos, com incidência de 1 a 3% ao ano em adultos.[12] Cerca de 72% da população tem seborreia leve ou moderada pelo menos alguma vez na vida.[14]
Ver também[editar | editar código-fonte]
Ligações externas[editar | editar código-fonte]
Referências
- ↑ Dessinioti, C.; Katsambas, A. (2013). «Seborrheic dermatitis: etiology, risk factors, and treatments: facts and controversies.». Clin Dermatol. 31 (4): 343–51. PMID 23806151. doi:10.1016/j.clindermatol.2013.01.001
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x Borda, Luis (2015). «Seborrheic Dermatitis and Dandruff: A Comprehensive Review». Journal of Clinical and Investigative Dermatology. 3 (2). doi:10.13188/2373-1044.1000019
- ↑ «Seborrheic dermatitis». American Academy of Dermatology. Consultado em 20 de outubro de 2017. Cópia arquivada em 21 de outubro de 2017
- ↑ a b Okokon, EO; Verbeek, JH; Ruotsalainen, JH; Ojo, OA; Bakhoya, VN (28 de abril de 2015). «Topical antifungals for seborrhoeic dermatitis.». The Cochrane Database of Systematic Reviews. 4: CD008138. PMC 4448221
 . PMID 25933684. doi:10.1002/14651858.CD008138.pub3
. PMID 25933684. doi:10.1002/14651858.CD008138.pub3
- ↑ dr. Francisco Le Voci. http://www.minhavida.com.br/beleza/materias/13803-saiba-como-controlar-a-caspa-no-inverno
- ↑ a b c d e f Dinulos JG (2021). Habif's Clinical Dermatology, Seventh Edition 7th ed. [S.l.]: Elsevier Inc. ISBN 978-0-323-61269-2
- ↑ a b c d e Papadakis MA, McPhee SJ (2023). «Dermatitis, Seborrheic». Quick Medical Diagnosis & Treatment 2023 2023 ed. [S.l.]: McGraw-Hill Education. ISBN 978-1-264-68734-3
- ↑ a b c Jackson JM, Alexis A, Zirwas M, Taylor S (December 2022). «Unmet needs for patients with seborrheic dermatitis». Journal of the American Academy of Dermatology. 90 (3): S0190–9622(22)03307–2. PMID 36538948. doi:10.1016/j.jaad.2022.12.017
 Verifique data em:
Verifique data em: |data=(ajuda) - ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nome: 1 - ↑ «Dermatitis». Consultado em June 11, 2010. Cópia arquivada em September 25, 2011 Verifique data em:
|acessodata=, |arquivodata=(ajuda) - ↑ http://www.minhavida.com.br/saude/temas/seborreia
- ↑ a b http://www.patient.co.uk/health/seborrhoeic-dermatitis-leaflet
- ↑ Hay, R.J.; Graham-Brown, R.A.C. (1997). "Dandruff and seborrhoeic dermatitis: causes and management". Clinical and Experimental Dermatology 22 (1): 3–6. doi:10.1046/j.1365-2230.1997.d01-231.x. PMID 9330043.
- ↑ a b c Johnson, Betty Anne; Nunley, Julia R. (May 2000). "Treatment of seborrheic dermatitis". American Family Physician 61 (9): 2703–10, 2713–4. PMID 10821151
- ↑ Hay, R.J.; Graham-Brown, R.A.C. (1997). "Dandruff and seborrhoeic dermatitis: causes and management". Clinical and Experimental Dermatology. 22 (1): 3–6. PMID 9330043. doi:10.1046/j.1365-2230.1997.d01-231.x
- ↑ Nowicki R (January 2006). "[Modern management of dandruff]". Polski Merkuriusz Lekarski (in Polish). 20 (115): 121–4. PMID 16617752
- ↑ De Groot LJ, Beck-Peccoz P, Chrousos G, Dungan K, Grossman A, Hershman JM, Koch C, McLachlan R, New M, Rebar R, Singer F, Vinik A, Weickert MO, Handelsman DJ. "Androgen Physiology, Pharmacology and Abuse.". PMID 25905231
- ↑ What Is Seborrheic Dermatitis?
- ↑ http://www.patient.co.uk/health/seborrhoeic-dermatitis-leaflet
- ↑ Wikler, JR.; Janssen N., Bruynzeel DP., Nieboer C. (1990). "The effect of UV-light on pityrosporum yeasts: ultrastructural changes and inhibition of growth". Acta dermato-venereologica (Stockholm) 70 (1): 69–71. PMID 1967880.

